بیماری های گوش داخلی اصلی ترین بخش شنوایی
مباحث مربوط به بیماری های گوش خارجی و میانی در مقالات قبلی توضیح داده شده اند. در این مطلب می خواهیم به بیماری های گوش داخلی، اصلی ترین و پیچیده ترین قسمت شنوایی بپردازیم. گوش داخلی در صورت آسيب، می توانند عوارض متفاوتی را از خود به نمايش بگذارند. صدمه به حلزون می تواند باعث بروز علايم و عوارضی چون کم شنوايی گوش داخلی و وزوز گوش شود. در صورت آسيب به سيستم تعادل، عوارضي چون عدم تعادل و سرگيجه را به دنبال خواهد داشت. که می توانید برای کسب اطلاعات بیشتر به مقاله علت سرگیجه و عدم تعادل مراجعه نمایید.
اگر مشكل از بدو تولد در نوزاد وجود نداشته باشد و پس از تولد در فرد به وجود آيد، ضايعه ی اكتسابی است. مشكلات اكتسابی می توانند ناشی از مشكلات ارثی و ژنتيكی و يا عوامل محيطی، باشند. در ادامه کم شنوایی گوش داخلی شرح داده می شوند.
سلامت شنوایی بسیار حائز اهمیت است چرا که بیشتر کم شنوایی ها غیر قابل برگشت هستند…
در سایت تهران صفیر با انواع سمعک از جمله سمعک استارکی بیشتر آشنا شوید.
گوش داخلی چیست؟
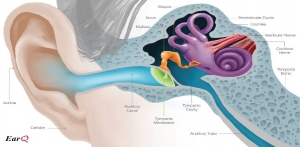
اصلی ترین بخش گوش، گوش داخلی است. به صورت کلی گوش انسان مشتمل بر سه قسمت است که برای فهم راحتر به سه بخش گوش خارجی، گوش میانی و گوش داخلی تقسیم می شود. وظیفه گوش خارجی انتقال صدا به سمت قسمت های داخلی تر و تقویت برخی از فرکانس های صدا است. لاله و مجرای گوش، قسمت خارجی را تشکیل می دهند. گوش میانی نیز صدای تقویت شده را به گوش داخلی انتقال می دهد. این کار را به کمک پرده گوش و استخوانچه های گوش میانی انجام می دهد. بخش اصلی گوش که گوش داخلی نامیده می شود وظیفه تبدیل صدای از حالت اکوستیکی به پیام های عصبی و مخابره کردن آنها به سمت مغز می باشد. در این بخش سلول های مویی وجود دارند که بواسطه ظرافتی که دارند به این نام ملقب شده اند. کم شنوایی که در این قسمت اتفاق می افتد معمولا حسی نام دارد اما به علت اینکه بسیاری از اعصاب هشتم مغزی که مرتبط با عصب شنوایی است در این ارگان قرار می گیرند هنگامیکه کاهش شنوایی، در این قسمت اتفاق می افتد به اسم کم شنوایی حسی_ عصبی شناخته می شود. بیشتر کم شنوایی های حسی عصبی نیز با سمعک قابل درمان هستند.
کم شنوایی و حتی ناشنوایی قابل درمان است. درمان را به تعویق نیاندازید..
بیماریهای گوش داخلی
اختلات مختلفی می تواند باعث بیماری گوش داخلی شود. هر بیماری هم که در گوش داخلی ایجاد شود ممکن است تظاهرات بالینی مختلفی ایجاد کند. برخی از بیماری های گوش داخلی کم شنوایی برگشت ناپذیر ایجاد می کنند برخی دیگر علاوه بر کم شنوایی ممکن است باعث سرگیجه و عدم تعادل نیز بشوند. در ادامه مهمترین بیماری های گوش داخلی با توضیحات مختصر راجع به هر کدام آورده شده است:
- هیدروپس آندولنفاتیک
- بیماری منییر
- لابیرنتیت
- شکستگی استخوان گیجگاهی
- بیماری اتوایمیون گوش داخلی
هیدروپس آندولنفاتیک|از بیماری های گوش داخلی
یکی از بیماری های گوش داخلی هیدروپس آندولنفاتیک است. این اختلال حاصل تورم مايع حلزونی است. يافته هاي اوليه، بيانگر تورم و اشباع مجرای ميانی حلزون و ساكول در مواقع بروز بيماری بوده اند. تاييد اين حالت اشباع نيز براساس كشيدگی بيشتر غشاء رايسنر نسبت به غشاء پايه حلزون بوده است. ضمن تداوم و پيشرفت روند بيماری، آسيب های مختلفی در ساختارهای كورتی حلزون پديد می آيد. اين صدمات به صورت كاهش زوائد مويی سلول های حلزونی بروز می كنند. تورم غشاء رايسنر تا حدی كه حتی به ديواره حلزونی چسبيده باشد نيز توصيف شده است. کم شنوایی گوش داخلی معمولا به صورت يك طرفه بروز می كند. در حدود ۲۵ درصد موارد بررسی شده، طی مدت طولانی، ضايعه به فرم دو طرفه درآمده است. منشاء اين اختلالات هنوز مشخص نشده است. همچنین برای کسب اطلاع از وزوز گوش و درمان آن به دیگر مقالات سایت تهران صفیر مراجعه نمایید.
استفاده از دارو درمانی و نیز سمعک، در کاهش شدت وزوز ناشی از این بیماری مفید است.
بیماری منییر |بیماری های گوش داخلی
بيماری مينير معمولا در دهه سوم يا چهارم زندگی بروز می كند. توزيع آن در دو جنس يكسان است. مشخه آن عبارت است از : بروز دوره فعال مشكل با زمان های متغير و وجود فواصل آرامش و فاقد علايم فعاليت كه زمان اين فواصل نيز متغير می باشد. پيش بينی الگوی حملات و روند بهبودی آنها امكان پذير نمی باشد. اما ضمن گذشت زمان، شدت علايم كاهش می يابد. علايم ابراز شده به وسيله فرد مبتلا به مينير، نشانه های معمول و تشخيصی هستند. معمولا دوره هايی از احساس پری، فشار يا گرفتگی در گوش بيان می شود. در معاينات شنيداري، آزمايش هاي تون خاص، افت شنوايی با شكلی صعودی، نشان مي دهند كه در اين شكل بيشتر فركانس های پايين شنيداری را درگير می كند. البته انواع ديگر کم شنوايی گوش داخلی نيز در اين بيماری ممكن است مشاهده شوند. غالبا فرم صعودي کم شنوایی گوش داخلی در اين بيماری بروز می كند.
لابیرنتیت ناشی از بیماری های گوش داخلی
از دیگر بیماری های گوش داخلی لابيرنتيت یا عفونت سيستم تعادلي گوش است. این اختلال مي تواند هم عملكرد شنوايي و هم عملكرد تعادل را دچار مشكل كند. عفونت هاي حاصل معمولا ناشي از اوتيت حاد يا مزمن گوش مياني هستند. لابيرنتيت ممكن است عوارض ثانويه مننژيت يا آبسه تحت عنكبوتيه و يا تخريب خاره اي باشد. انتقال عفونت از گوش مياني به لابيرنت معمولا از طريق دريچه گرد يا دريچه بيضي است. انتقال عفونت از مسير دريچه گرد شايع تر است. لابيرنتيت ها را در دسته هاي متفاوت تقسيم بندي مي كنند. برای آشنایی با سمعک اینترتون به بخش مقالات مراجعه نمایید.
شكستگی استخوان گيجگاهی
حدودآ ۶۰ تا ۸۰ درصد از شكستگي های جمجمه را شكستگی های قاعده آن و به ويژه حفره گوش مياني تشكيل مي دهند. در حدود يك سوم شكستگي های قاعده جمجمه، استخوان تمپورال درگير بوده است. در ۲۵ درصد موارد نيز سيستم لابيرنت دچار مشكل می شود. در كل سه نوع شكستگی در استخوان تمپورال تشريح شده است:
شكستگی طولی Longitudinal Fracture
رايج ترين نوع شكستگی است. اگر پرده گوش در مسير شكستگی قرار گيرد، خونريزي در كانال گوش مشاهده خواهد شد. عضلات گوش به ويژه عضله كشنده تيمپان، دچار پارگي و اغلب استخوان سنداني نيز دچار دررفتگی مي شود. گوش داخلي دچار خونريزي مي شود. در موارد شديد، احتمال مرگ لحظه ای وجود دارد. حدود ۳۰ درصد از موارد مبتلا به شكستگی طولی، افت شنوايی انتقالی، به دنبال دارند. اين شكستگي ها معمولا با شيوه های طبيعی جوش خوردن استخوان ها، بهبود نمي يابند. از اين رو خطر بروز مننژيت را بالاتر مي برند.
شكستگی های افقی Transverse
صدمه به مجرای شنوايی داخلی مي تواند، منجر به آسيب اعصاب هفتم و هشتم مغزي شود. ميزان درگيري عصب صورتي در موارد شكستگي قاعده جمجمه حدود ۷ تا ۴۵ درصد برآورد شده است. اعصاب ششم، سوم و دوم مغزي نيز در اين شرايط شكستگي، ممكن است دچار آسيب شوند. خروج اجزاء مغزي به سمت مجراي شنيداري خارجي ناياب هستند. اما در صورت وجود، علامتي بر شكستگي درگير كننده استخوان گيجگاهي است. به دنبال صدمه ديدن عصب كورداتيمپانی، قوه چشايی دو سوم جلوي زبان، از دست مي رود. غشاء تيمپاتيك و محتويات گوش مياني معمولا در شكستگي ها درگير مي شوند. کم شنوایی از نوع حسي ـ عصبي است. اگر شکستگی فقط در گوش ميانی باشد در اين حالت كاهش شنوايي فقط انتقالي باشد. وزوز گوش معمولا گزارش مي شود.
در سایت تهران صفیر برای آشنایی بیشتر با انواع سمعک و برندهای گوناگون، مقالات جامعی نوشته شده است. به عنوان مثال می توانید مقاله سمعک ویدکس را مطالعه نمایید.
اتوایمیون از بیماری های گوش داخلی
کم شنوایی گوش داخلی که جزو بیماری های گوش داخلی می باشد، قابل مشاهده در موارد بروز بيماری اتوايمون است. به صورت دو طرفه، غير قرينه، پيشرونده و حسی ـ عصبی بروز می كند. همچنین برای آشنایی با سمعک اینترتون به بخش مقالات مراجعه نمایید.
درمان شیپور استاش طب سنتی
یکی از مشکلات شایع گوش اختلال در شیپور استاش است. درمان شیپور استاش طب سنتی بر پایه برطرف کردن تورم است که در این لوله ای که از حلق به گوش میانی می رود استوار است. در واقع شیپور استاش لوله است که به صورت طبیعی بسته است و هنگام خمیازه کشیدن، صحبت کردن و … به صورت خودکار باز می شود تا هوای پشت پرده گوش را متعادل کند. این باعث می شود که گوش ها کیپ نشوند. حال اگر این لوله به واسطه عفونت، انقباض عضله ای، فشار های فیزیکی یا به صورت مادرزادی عملکرد مناسبی نداشته باشند باید درمان شوند. درمان شیپور استاش طب سنتی استفاده از داروهای ضد تورم است که با استفاده از آنها این مشکل مرتفع می شود. برای پی بردن به مشکل شیپور استاش باید به کلینیک های شنوایی شناسی مراجعه کرده و پس از انجام یک سری آزمون های خاص عملکرد طبیعی یا غیرطبیعی این لوله کاربردی به دست می آید.
درمان چسبندگی گوش در طب سنتی
چسبندگی گوش عارضه ای است که باعث کم شنوایی و کیپی در گوش ها می شود. درمان چسبندگی گوش در طب سنتی بدون استفاده از عمل جراحی امکان پذیر نیست. در این عارضه استخوانچه های گوش میانی که سه عدد در کنار هم و در فضای گوش میانی به صورت آزادانه در حال حرکت هستند با ارتعاش پرده گوش متعاقب دریافت صدا به حرکت می آید و باعث هم افزایش صدا و هم گاها تعدیل صدا و جلوگیری از آسیب به گوش داخلی می شوند. این اختلال ممکن است به صورت مادرزادی یا اکتسابی در دهه های سوم، چهار و پنجم زندگی ایجاد شود. بیشتر در زنان و در گوش راست ایجاد می شود. درمان چسبندگی گوش در طب سنتی به علت سخت شدن این استخوانچه ها با دارو و سایر اقدامات پزشکی و طبی میسیر نیست و تنها راه آن باز کردن گوش و گذاشتن یک پروتز به جای استخوان سفت شده می باشد.
درمان چسبندگی گوش
اتواسکلروزیس یا چسبندگی گوش بیماری است که باعث مشکل شنوایی می شود. درمان چسبندگی گوش به دو روش انجام می پذیرد: ۱- با استفاده از جراحی: در این روش فرد تحت بیهوشی کامل قرار می گیرد و پزشک متخصص گوش و حلق و بینی بعد از بازکردن گوش از قسمت ماستوئید یا گیجگاه فرد به گوش میانی دسترسی پیدا می کند و با یک پروتز استخوان رکابی که معمولا بیشترین سفت شدگی را دارد جایگزین می کند. احتمال موفقیت این عمل به تبحر پزشک بر می گردد. ۲- استفاده از سمعک: از آنجاییکه عمل جراحی یک عمل تهاجمی است ممکن خیلی از افراد به انجام آن رغبت نشان ندهند و تصمیم بگیرند با استفاده از سمعک آن را جبران کنند. در این حالت از سمعک های بسیار کوچکی که داخل گوش قرار داده می شود درمان چسبندگی گوش انجام می شود. برای انجام عمل گوش به بیمارستان ها و برای تجویز سمعک به مطب های ادیولوژی مراجعه کنید.
علت چسبندگی گوش چیست
همان طور که پیش تر ذکر گردید، چسبندگی گوش عارضه است که در گوش میانی اتفاق می افتد. علت چسبندگی گوش یا به اصطلاح علمی اتواسکلروزیس ایدوپاتیک است یعنی دلیل مشخصی ندارد. جنبه های وراثتی بر ایجاد این عامل دخیل می دانند. اما اینکه به دنبال کار خاصی ایجاد شود این گونه نیست. عفونت های ویرسی هم ممکن است باعث ایجاد این بیماری شوند. معمولا در بین زنان بیشتر شایع است. در گوش راست بیشتر هر چند ممکن است در گوش چپ یا دو گوش هم ایجاد شود. تظاهرات بالینی این بیماری به این صورت است که فرد در درجه اول احساس کم شنوایی یا سنگینی در گوش می کند. ممکن است همراه با وزوز یا تینیتوس گوش هم همراه باشد. چسبندگی گوش در بیشتر مواقع مشکل انتقالی ایجاد می کند و در بیشترین حالت ممکن به ۵۰ درصد می رسد. جراحی و سمعک دو راهکار درمانی این بیماری می باشند.
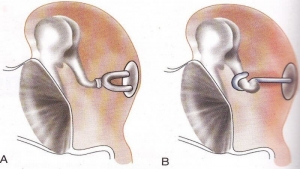
عمل چسبندگی گوش
عمل چسبندگی گوش یا استاپدکتومی به عملی گفته می شود که در آن استخوان رکابی یا استاپدیوس را برمی دارند و به جای آن یک پروتز قرار می دهند. در چسبندگی گوش، در مراحل اولیه و در بیشتر مواقع استخوان رکابی کلسیفیته می شوند یعنی استخوان دور آن گرفته می شود و حرکتی ندارد. این باعث کاهش شنوایی و عوارض بعدی مانند سرگیجه یا وزوز گوش می شود. به این علت عمل چسبندگی گوش انجام می شود. در این عمل فرد به صورت بیهوشی کامل تحت عمل قرار می گیرد. بستگی به تبحر پزشک و میزان درگیری استخوانچه ها بین ۲ تا ۵ ساعت ممکن است طول بکشد. امکان دارد بعد از عمل تا چند ماه وزوز گوش وجود داشته باشد اما معمولا برطرف می شود. یکی از معایبی که بر عمل چسبندگی گوش وارد هست این است که به خاطر اینکه ماهیت این بیماری به صورت وراثتی است ممکن است مجدد بعد از ۵ تا ۷ سال دوباره چسبندگی ایجاد شود. به همین خاطر یکی دیگر از درمان های این بیماری استفاده از سمعک است.
کلام آخر:
بیماری های زیادی وجود دارد که سیستم شنوایی را درگیر می کنند. کاهش شنوایی از هر نوعی باعث ایجاد اختلالات زیادی در گفتار و زبان و نیز توانایی های شناختی می شود. توصیه می شود در صورتیکه مبتلا به کم شنوایی شدید به سرعت برای درمان آن اقدام نمایید. درمان دیر هنگام کم شنوایی باعث محرومیت حسی شنوایی می شود و استفاده از خدمات و تسهیلات شنوایی را با مشکل روبرو می سازد. توصیه می شود چنانچه مبتلا به کم شنوایی هستید برای آگاهی و دیدن سمعک های به روز دنیا به کلینیک های شنوایی شناسی سراسر کشور و ازجمله کلینیک سمعک تهران صفیر مراجعه کنید.
خوب بشنوید خوب زندگی کنید
سمعک تهران صفیر
دکتر ولدبیگی







دیدگاه خود را ثبت کنید
تمایل دارید در گفتگوها شرکت کنید؟در گفتگو ها شرکت کنید!